Диабетна нефропатия: етапи, симптоми и лечение
Диабетната нефропатия е неврологично заболяване, свързано с диабет. Заболяването настъпва в резултат на микроваскуларни увреждания на кръвоносните капиляри, които доставят нервите. След това ще разгледаме причините за заболяването диабетна нефропатия, симптомите на заболяването и основните направления на лечението.
Какво е това заболяване?
Диабетна нефропатия е гломерулна (или гломерулна) склероза и тъканна фиброза, причинена от хемодинамични и метаболитни промени в захарния диабет. Заболяването се проявява като бавно прогресиране на албуминурията с обостряне на хипертонията и бъбречна недостатъчност. Албуминурията се характеризира с нарушено функциониране на бъбреците, при което протеинът напуска организма с урината.
Диабетната нефропатия е най-честата причина за краен стадий на бъбречно заболяване и нефротичен синдром при възрастни. Разпространението на последното състояние е около 45% от всички пациенти. тип 1 диабет. Сред пациентите с диабет тип 2 такива нарушения се срещат в приблизително 25% от случаите. Класификацията на диабетната нефропатия е представена малко по-нататък.
Рискови групи и причини
Рисковите фактори включват:
- продължителна хипергликемия;
- никотинова зависимост;
- хипертония;
- фамилна анамнеза за диабетна нефропатия;
- дислипидемия или прекомерно повишени кръвни липиди;
- някои полиморфизми, които засягат системата ренин-ангиотензин-алдостерон.
Диабетна нефропатия се развива при пациенти с диабет след 5-10 години, а албуминът може да се появи в урината, която се нарича албуминурия, и съотношението на неговото количество към нивото на креатинина. Такива промени в състава на урината могат да се наблюдават при затлъстяване, бременност, остри фебрилни заболявания, прекомерна консумация на протеини, хематурия, инфекции на пикочните пътища, застойна сърдечна недостатъчност.
Признаци на диабетна нефропатия
В началните етапи заболяването е асимптоматично, а първото предупреждение може да бъде персистиращата микроалбуминурия. При диабетна нефропатия при нелекувани пациенти често се развиват симптоми - хипертония и оток. На по-късен етап пациентите могат да развият признаци на уремия, например гадене, повръщане, анорексия. Нека разгледаме етапите на развитие на болестта на диабетната нефропатия, чиито етапи са описани по-долу.
Етапи на заболяването
Диабетната нефропатия, класификацията на представените по-долу етапи, има пет етапа на развитие.
Етап 1 Основните характеристики са увеличаване на размера на бъбреците и увеличаване на GFR, или скорост на гломерулната филтрация. При пациенти със захарен диабет тези процеси вече са налице в незначителна степен, в същото време се повишава кръвното налягане в бъбреците и се нарушава нормалният процес на гломерулна перфузия или филтрация на кръвта през тези органи. В ранен стадий, увреждането на бъбреците е обратимо и инсулиновото лечение може да възстанови правилната структура и функциониране на отделителната система. Няма патологично увреждане на тъканите в първия етап.
Етап 2 Нивото на екскреция на албумин в урината е нормално и не надвишава 30 mg дневно. След тренировка този индикатор може да се увеличи и да се възстанови след почивка. На втория етап на развитие вече са налице патологични промени в гломерулната структура, мембранната мембрана се сгъстява, скоростта на гломерулната филтрация се увеличава и става повече от 150 ml на минута. Нивото на гликирания хемоглобин над 9%, СГФ над 150 ml на минута и екскрецията на албумин в урината повече от 30 ml на ден се считат за клинични прояви на началото на диабетично увреждане на бъбреците в случай на диабетна нефропатия. Стадийната микроалбуминурия се отнася до стадий 2-4 развитие на заболяването.
Етап 3 или директно увреждане на бъбречната тъкан. Количеството на екскретирания албумин се поддържа на високо ниво, от 30 до 300 mg на ден. Физиологичната причина е в силната филтрационна работа на бъбреците. Удебеляването на мембраната вече става ясно видимо, отбелязва се гломерулна дифузна лезия и хиалинни промени на артериолите.
Етап 4 е клиничната фаза на заболяването, а неговите характеристики се считат за висока албуминурия, повече от 200 mg на ден, постоянно присъствие t в белтъка на урината. изгрява кръвно налягане развиват се хипопротеинемия и оток. На този етап скоростта на гломерулната филтрация намалява с 1 ml на минута всеки месец.
Етап 5 се характеризира с бъбречна недостатъчност. Продължителната секреция на протеини в урината води до тежка диабетна нефропатия, значително увеличаване на мембраната в основата и появата на некротични гломерули поради стесняване на капилярния лумен в тъканите на бъбреците. В резултат на това филтриращата функция на бъбреците постепенно намалява, което води до тежка бъбречна недостатъчност. В повечето случаи, в резултат на това, скоростта на гломерулната филтрация пада до 10 ml в минута, увеличаването на серумния креатинин и азотния карбамид е придружено от тежка артериална хипертония, оток и хипопротеинемия. Това са много сериозни усложнения. Хората с диабет трябва да обърнат специално внимание на изброените етапи на заболяването и да предприемат всички възможни мерки за предотвратяване на диабетната нефропатия.
Диагностика на заболяването
Диагнозата се поставя въз основа на анамнеза, изследване на пациента и резултатите от изследванията на урината - общо и за албумин / креатинин. Подозрението за нефропатия винаги е налице при диабетици с протеинурия. Следните фактори показват развитието на недиабетни бъбречни заболявания:
- липсата на диабетна ретинопатия (това е увреждане на ретинаталните съдове);
- макроскопска хематурия;
- бързо намаляване на скоростта на гломерулната филтрация;
- малки размери на бъбреците;
- тежка протеинурия.
Всички тези явления са взети под внимание при диференциалната диагноза за идентифициране на други патологии на бъбреците. Важно при диагнозата е изследването на количеството протеин в урината. Понякога ненадеждни резултати могат да се получат, ако човекът има много развита мускулна система и преди да извърши урината за анализ, е извършила интензивни физически упражнения. Бъбречната биопсия помага да се потвърди диагнозата, но това проучване рядко се прави.

Диабетна нефропатия: лечение
Така че, заболяването се развива като увреждане на бъбреците, дължащо се на диабет. Ако диабетът не се лекува, в крайна сметка той може да доведе до тежка бъбречна недостатъчност. В ранните етапи, когато нивата на албумин са повишени в урината, лекарствата се използват за нормализиране на кръвното налягане, например, АСЕ инхибиторите могат да намалят изтичането на протеин в урината. В по-късните етапи от развитието на такова заболяване като диабетна нефропатия, лечението включва корекция на нивата на захар и холестерол в кръвта, контрол на кръвното налягане.
Навременното изследване и адекватното лечение могат да забавят прогресията на заболяването и да предотвратят развитието на бъбречна недостатъчност. Тъй като диабетната нефропатия е често срещана при диабетиците, редовните прегледи на тази група хора са много важни.
Контрол на кръвната захар
Основната причина за увреждане на бъбреците при хора с диабет е неконтролирано увеличаване на нива на кръвната захар. Задължителният мониторинг на този показател с инсулин и други лекарства за понижаване на глюкозата, както и правилното хранене, помага да се предотврати или забави прогресията на диабетната нефропатия. Диетата е от голямо значение в този случай и осигурява дробно хранене, най-малко пет хранения на ден на малки порции, акцент върху зеленчуците, особено за хора с прекомерно телесно тегло, отказ от захар в полза на неговите заместители. Важно е за разнообразие от диета с приблизително същото количество протеини, въглехидрати и мазнини.
Надеждно е известно, че диабетната нефропатия се развива главно при пациенти, които не обръщат достатъчно внимание на контрола на захарта. Интензивната терапия може да обърне процеса на гломерулна хипертрофия и да забави развитието на микроалбуминурия, предотвратявайки увреждането на бъбреците.
Контрол на кръвното налягане
Редовното наблюдение на нивата на кръвното налягане помага да се защитят диабетиците от усложнения като бъбречни и сърдечни заболявания. Данните показват, че повишаването на кръвното налягане на всеки 10 mm Hg. увеличава риска от нефропатия с 10-12%. В идеалния случай, систоличното налягане трябва да се поддържа на ниво не по-високо от 120 mm Hg, а диастоличното налягане не трябва да надвишава 80 mm Hg.
Интензивният контрол на кръвното налягане забавя развитието на диабетната нефропатия, може да се предотврати стадия на микроалбуминурията, намалява нивото на протеинурия. Използва се предимно антихипертензивно лекарство.
АСЕ инхибитори
Те са по-добри по отношение на бета-блокерите, диуретиците и блокерите на калциевите канали. Използването на такива средства не само намалява отделянето на албумин в урината, но е важно за поддържането на бъбречната функция. АСЕ инхибитори показаха тяхната ефективност в забавянето на прогресирането на диабетната и пролиферативната ретинопатия.
Ренин-ангиотензин рецепторни инхибитори
Тези лекарства също са ефективни при лечението на болестта. Те подобряват гломерулната пропускливост при пациенти с диабет от тип 1. Регулаторите на ренин-ангиотензин-алдостероновата система на организма поддържат баланса на течното съдържание в тъканите и нормализират кръвното налягане. Когато обемът на кръвта е нисък, бъбреците отделят ренин, той превръща ангиотензиноген в ангиотензин I. Последният се превръща в ангиотензин II, мощен активен пептид, който стимулира вазоконстрикция, което води до повишаване на кръвното налягане. Ангиотензин II също предизвиква освобождаване на алдостерон, който увеличава съдържанието на течност и също повишава налягането. ACE инхибиторите, например, лекарствата "Nalapril" и "Captopril", инхибират тези трансформации и спомагат за нормализиране на кръвното налягане.
Бъбречна заместителна терапия
Той е от съществено значение за поддържане на живота, включително диализа и бъбречна трансплантация. Диализата спомага за по-ефективно отстраняване на течности от тялото, но не спира развитието на нефропатията. По-ефективна мярка е бъбречната трансплантация.
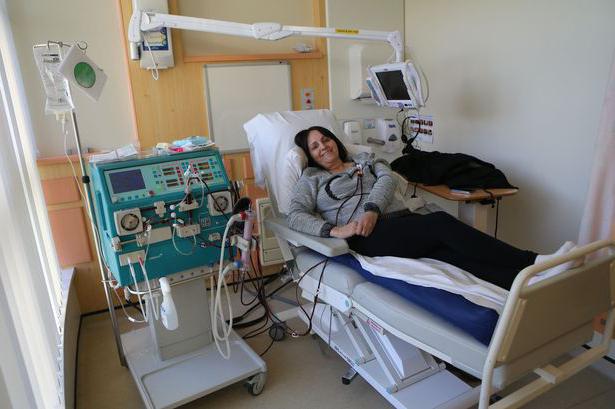
Имунотерапия и пречистване на кръвта
Последните изследвания показват, че имунната дисрегулация е основната причина за увреждане на бъбречната тъкан при диабет, което кара имунната система да се бори срещу собствените си клетки. Имунотерапията е предназначена да коригира дисрегулацията и контрола на симптомите на диабетна нефропатия. Пречистването на кръвта се извършва с помощта на специално оборудване и се използва за отстраняване на вредните вещества и токсини от организма. В сравнение с диализата този метод е по-ефективен.