Ерадикационна терапия на пептична язва, гастрит при деца: показания, схеми. Терапията за ерадикация е ...
Helicobacter pylori инфекция, открита през 1982 г. от австралийците Б. Маршал и Р. Уорън, е виновникът при язвени заболявания в различни части на стомаха и червата. За да се бори с нея, международната медицинска общност е разработила различни схеми за ерадикационна терапия.
Опасен съсед
Понастоящем няма съмнение за високата степен на асоцииране на пептичните язви с жизнената активност на Helicobacter pylori в стомашната лигавица. За лечение се използва комплексна ерадикационна терапия - това са действия, насочени към пълно освобождаване от инфекцията, които минимизират вероятността от рецидив на язви.
В годините след откриването на N. pylori има съобщения, че тази бактерия е етиологичният фактор на редица други заболявания: хронични антрален гастрит (тип В), атрофичен гастрит (тип А), кардиологичен карцином, MALT-лимфом, идиопатична желязодефицитна анемия, идиопатична тромбоцитопенична пурпура и анемия, дължаща се на дефицит на витамин В12. Продължава изследването на връзката на спиралните бактерии с алергични, респираторни и други екстрагастрални заболявания.
Ad
Ерадикационна терапия при деца
Необходимостта от изкореняване на H. pylori при деца е доказана в множество клинични проучвания и техните мета-анализи, които послужиха като основа за съставянето и редовното актуализиране на международния договор, известен на практикуващите гастроентеролози като консенсус от Маастрихт. Понастоящем въпросите за диагностиката и лечението на свързаните с Хеликобактер заболявания се регулират от четвъртия Маастрихтски консенсус, приет през 2010 г.
В развитите страни на Европа, Америка и Австралия, където след откриването на етиологичната роля на N. pylori систематично се развиват и прилагат на практика методи за диагностициране и лечение на тази инфекция, отбелязва се спад в честотата на пептична язва и хроничен гастрит. В допълнение, в тези състояния за първи път от десетилетия се наблюдава тенденция към намаляване на честотата на рак на стомаха, което също допринася за ерадикационната терапия.
Ad
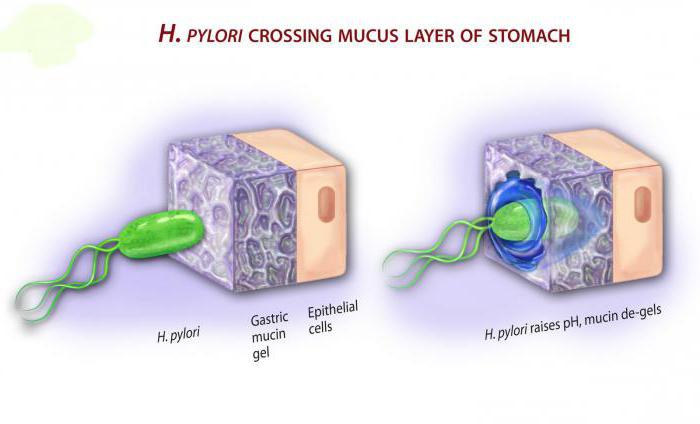
Тайнствената бактерия
Въз основа на резултатите от многобройни рандомизирани плацебо и сравнителни проучвания беше определена ефективността на пробиотичните агенти в различни клинични ситуации, включително инфекция с Helicobacter pylori при деца. Обаче, въпреки известния напредък в разбирането на действието на пробиотиците върху бактерията H. pylori, нейните деликатни механизми остават слабо разбрани.
Основният инхибиторен и бактерициден фактор на Lactobacillus е млечната киселина, която те произвеждат в големи количества. Млечната киселина инхибира активността на уреазата на H. pylori и се смята, че проявява своето антимикробно действие чрез понижаване на рН в пространството на лумена на стомаха. Беше установено обаче, че млечна киселина който се произвежда от клетките на стомашната лигавица (SOSH), насърчава растежа на колонията H. pylori В допълнение към млечната киселина, лактобацилите и някои други пробиотични щамове произвеждат антибактериални пептиди.
Ad
Комплексна терапия
Концепцията за ерадикационна терапия се основава на комбинация от лекарства. IPP (инхибитори на протонната помпа) блокират ензима уреаза и натрупването на енергия вътре в H. pylori, както и повишават рН на стомашната лигавица, създавайки условия за действие на антибактериални лекарства. Бисмутните соли, натрупващи се в бактерии, пречат на патогенната ензимна система, позволявайки на имунната система на детето да се справя по-ефективно с „нашественика”. И накрая, най-разнообразна е групата на антибактериалните лекарства.
Ерадикационната терапия при пептична язва при деца (както при гастрит) често включва използването на нитроимидазоли, макролиди, лактами, тетрациклин и нитрофурани. Helicobacter произвежда резистентност към антибактериални компоненти, което намалява ефективността на ерадикационната терапия. А спешността на този проблем нараства с всяко десетилетие.
Резистентност към антибиотици
Развитието на антибиотична резистентност е обща черта, присъща на всички патогенни микроорганизми. Това е еволюционен механизъм, който осигурява тяхното оцеляване в променящи се условия. Устойчивостта на N. pylori е разделена на:
- Първично (следствие от предишно лечение).
- Вторична (придобита мутация на микроорганизма, който "подтиква" ерадикационната терапия).
Причини за възникване на резистентност към лечението
Сред основните причини за формиране на придобита резистентност на H. pylori, учените наричат:
- Нарастването на предписанията на антибактериални лекарства от същите групи според други показания.
- Неконтролирано самолечение с антибиотици в страни, където те се продават без рецепта.
- Недостатъчно предписана ерадикационна терапия на гастрит или язви (предписване на ниски дози антибиотици, намаляване на курсовете на лечение, погрешна комбинация в режима на лекарствата).
- Липса на лекарски предписания от пациенти.
- Външен вид на фармацевтичните пазари на нискокачествени лекарства.
В резултат на всичко гореспоменато, увеличаването на резистентността на H. pylori намалява и без това ограничения брой антибиотици, действащи срещу този микроорганизъм.
Проблемът с антибиотичната резистентност е особено важен за деца, които са показали ерадикационна терапия за пептична язва. Най-често те са заразени с първични резистентни микроорганизми от родители и близки роднини.
Ad
Освен това, при педиатричната популация неприемливото използване на антибиотици за лечение на други заболявания, най-често на респираторни инфекции, е особено често срещано явление, което също допринася за селекцията на първично резистентни щамове. Нарушаването на режима на ерадикационна терапия, както при възрастни, води до образуване на вторична резистентност. Развитието на патогенна резистентност също е свързано с мутации на различни хеликобактериални гени.

диагностика
Ерадикационната терапия при юноши започва след изчерпателна диагноза. Основната цел на изследването на дете, което има стомашно-чревни симптоми, е да се определи причината за тези симптоми, а не само наличието на H. pylori. В същото време не се препоръчва тестване за откриване на Helicobacter при деца с функционална коремна болка. Можете да обмислите възможността за провеждане на тестове за идентифициране на патогена:
Ad
- пациенти, чиято фамилна анамнеза има рак на стомаха в роднина от първа степен;
- с огнеупорна желязодефицитна анемия (ако са изключени други причини за заболяването).
Липсват достатъчно практически доказателства за участието на H. pylori в средното ухо, инфекции с VDP, периодонтит, хранителни алергии, синдром на внезапна детска смърт, идиопатичен тромбоцитопенична пурпура, къс ръст. Но има подозрения.
Диагностични тестове
Ерадикационната терапия за пептична язва и гастрит се определя чрез диагностични тестове. Методологията за тестване зависи от много фактори:
- За диагностициране на хеликобактер при извършване на езофагогастродуоденоскопия се препоръчва да се извърши биопсия на антрала на стомаха за допълнителен хистологичен анализ.
- Препоръчва се първоначалната диагноза на H. pylori да се основава на следните данни: положително хистологично изследване и положителен уреазен тест (алтернативно, положителни резултати от културата).
- C-уреазният дихателен тест е надежден неинвазивен метод за определяне на това дали H.pylori е ликвидиран.
- Ензимен имуноанализ Кала също е надежден неинвазивен тест, за да се определи дали бактериите са изчезнали.
- Тестовете, базирани на откриването на антитела срещу Helicobacterium в серума, цяла кръв, урина и слюнка, напротив, не са надеждни.
свидетелство
Какви са показанията за ерадикационна терапия:
- При наличие на пептична язва и хеликобактерна инфекция.
- Ако няма пептична язва и е открита инфекция с H. pylori според резултатите от изследване на проби, взети с помощта на биопсия, ликвидирането на патогена не е необходимо, а е възможно.
Между другото, по отношение на децата не се препоръчва да се прилага принципа на "диагностициране и лечение", необходимо е известно внимание.
епидемиология
Определянето на нивото на съпротива в дадена страна, регион или население е сложна задача, която изисква големи материални и човешки ресурси. Още по-трудно е да се сравняват данните, получени в различни страни, поради различията в методологията на изследванията. Например, въз основа на дългосрочни проучвания в Европа (2003-2011), резистентността на патогена към кларитромицин варира от 2 до 64% в различни страни. Според руски автори резистентността към кларитромицин варира от 5,3 до 39%.
От лекарствата, които се използват в схемите за ерадикация, амоксицилинът формира най-малкото съпротивление на резистентност, а метронидазол формира най-голямата. Резистентността на кларитромицин към N. pylori продължава да расте.
Проблеми при използването на "Метронидазол" и "Фуразолидон"
Използването на ерадикационна терапия често се извършва чрез горните препарати. Въпреки това, нарастването на адаптивността на бактериите към Metronidazole значително намалява ефективността на терапевтичните схеми с неговото използване. "Метронидазол" по тази причина в много страни днес изключва от режимите на лечение.
Алтернатива на "Метронидазол" са станали лекарства от нитрофурановата серия, по-специално "Фуразолидон". Ефективността на ерадикацията на базата на това в комбинация с бисмут е 86%. Въпреки това, "Фуразолидон" е токсичен - не се използва в много клиники в педиатричната терапия. Сред недостатъците на "Фуразолидон" са хепато-невро-и хематотоксичност, потискане на микрофлората, лоши органолептични свойства. За да се постигне необходимата концентрация на активното вещество в организма, това лекарство трябва да се приема четири пъти дневно. Тези качества на фуразолидон значително намаляват полезния ефект на целия режим на лечение и в резултат на това ефективността на ерадикацията.
Лекарство от ново поколение
Много фармацевтични лаборатории разработват по-малко токсични, но ефективни анти-Helicobacter лекарства. Истински пробив е лекарството "МакМирор", съдържащо нифеурерат като активно вещество. Съвременната алтернатива на фуразолидон е разработена и синтезирана от изследователската компания Polichem (Италия). McMiror има широк спектър от антибактериални, противогъбични и антипротозойни ефекти. Терапията за ерадикация за децата стана по-безопасна.
Използването на McMiror позволява да се подобрят съществуващите модели на унищожаване на Helicobacter при деца, за да се повиши тяхната ефективност и безопасност. Nifuratel е включен в актуализираните протоколи за лечение на H. pylori, свързан хроничен гастрит, гастродуоденит и пептична язва при деца.
Употребата на лекарството "McMiror" е придружена от високо съответствие, тъй като благодарение на дванадесетчасовия полуживот, може да се прилага два пъти на ден. Използва се при деца на възраст от шест години, дневната доза при лечение на лямблиоза и в режима на ликвидиране на Helicobacter е 30 mg на ден на килограм маса на детето.
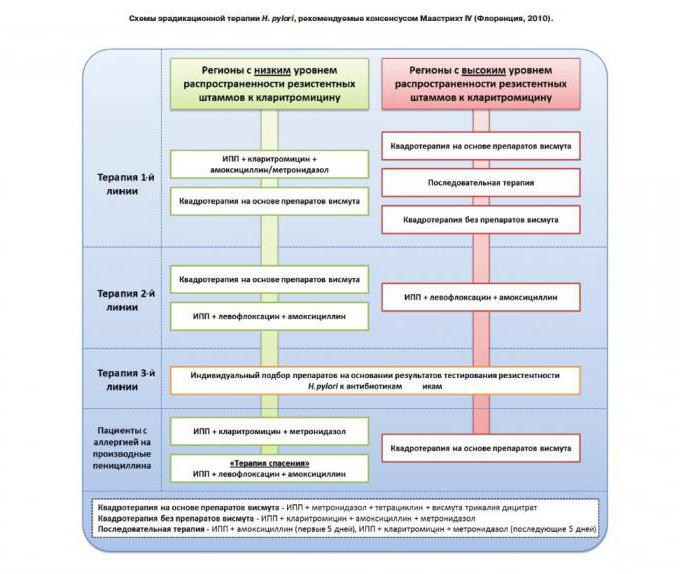
Схеми за терапия за ликвидиране
Примери за терапия на първа линия. Едноседмичен троен режим с получаване на бисмут:
- Бисмутният колоиден субцитрат (CWS) се допълва с „Амоксицилин” („Рокситромицин”) или „Кларитромицин” („Азитромицин”) плюс „Нифурерат” („Фуразолидон”).
- Във втората схема, Нифурател се заменя с Фамотидин (Ранитидин), другите лекарства са едни и същи.
Едноседмична тройна верига с инхибитори на протонната помпа:
- "Омепразол" ("Пантопразол") се допълва с амоксицилин или "Кларитромицин" плюс "Нифурател" ("Фуразолидон").
- Същото, но „Nifuratel” се заменя с CWS.
Като втора линия се използва терапия за ерадикация с четири компонента: CWS работи заедно с омепразол (пантопразол), амоксицилин (или кларитромицин) и нифурател (фуразолидон).
дози
Протоколите също така регулират дозите на лекарства, които трябва да се използват в схемите за ерадикация при деца (дневно на килограм тегло):
- CWS - 48 mg (максимум 480 mg на ден).
- "Кларитромицин" - 7,5 mg (максимум 500 mg).
- "Амоксицилин" - 25 mg (максимум 1 g).
- "Рокситромицин" - 10 mg (максимум 1 g).
- "Фуразолидон" - 10 mg.
- "Нифурател" - 15 мг.
- "Омепразол" - 0,5-0,8 mg (максимум 40 mg).
- "Пантопразол" - 20-40 mg (с изключение на теглото).
- "Ранитидин" - 2-8 mg (максимум 300 mg).
- "Фамотидин" - 1-2 mg (максимум 40 mg).
Характеристики на лечението
Какво лечение трябва да се използва в дадена ситуация:
- За деца, заразени с H. pylori и имащи фамилна анамнеза за рак на стомаха в първа степен, може да се предпише ерадикационна терапия.
- Препоръчва се в различни региони да се наблюдава разпространението на резистентни към антибиотици щамове на Helicobacter.
- В райони / популации, в които преобладаването на резистентността към хеликобактер към "кларитромицин" е високо (> 20%), се препоръчва преди започване на тройна терапия с "кларитромицин" да се определи чувствителността към този антибиотик.
- Препоръчителната продължителност на тройната терапия е 7-14 дни. Когато разглеждате този въпрос, трябва да имате предвид разходите, спазването на лечението и страничните ефекти.
- За оценка на резултатите от ерадикационната терапия се препоръчва да се прилагат надеждни неинвазивни тестове 4-8 седмици след лечението.
Ако не помогна
В случай на неуспех на лечението се препоръчват следните подходи:
- Езофагогастродуоденоскопия, последвана от култивиране и определяне на чувствителност към антибиотици, включително алтернативни, ако това не е направено преди лечението.
- Флуоресцентна in situ хибридизация (FISH) за определяне на резистентност към "кларитромицин", използвайки проби, взети при първата биопсия и вградени в парафин, ако определянето на чувствителността към този антибиотик не е извършено преди лечението.
- Модификация на лечението: добавете антибиотик, предпише друг антибиотик, добавете бисмут и / или увеличите дозата и / или увеличите продължителността на терапията.
заключение
Ерадикационната терапия е ефективно (понякога единствено) средство за най-опасната бактерия Helicobacter pylori, която може да провокира язви, гастрит, колит и други стомашно-чревни заболявания.
