Посттравматична енцефалопатия, МКБ 10: симптоми, лечение
Пост-травматичен мозъчна енцефалопатия представлява всяка промяна в структурата и функцията на тялото, поради механично действие. Измамата и опасността от това състояние е, че симптомите могат да се появят и да започнат да се развиват след пълно, както изглежда, възстановяване. 
ICD 10
Посттравматичната енцефалопатия най-често се кодира с Т90.5 като последица от вътречерепно увреждане. Освен това се използва G93.8 (други специфични патологии на мозъка). Диагнозата задължително показва повредата, външния му вид. Например, за МКБ 10, пост-травматичната енцефалопатия може да се дължи на синина с различна степен на тежест, дифузно увреждане на аксоните и т.н. Диагнозата посочва и датата, проявите са описани в синдромната част. Трябва да се каже, че сътресение не предизвиква последствия. В този случай посттравматичната енцефалопатия може да бъде описана само с наличието на задължително документирани множество тремори. Той може да се прояви като единствен или водещ синдром. В този случай, според ICD, пост-травматичната енцефалопатия е кодирана под заглавие G91.
Ad
Причини и развитие на патологията
Посттравматичната енцефалопатия обикновено е следствие от TBI. Ако говорим за механизма на развитие, трябва да подчертаем 5 етапа:
- Директно увреждане нервна тъкан по време на експозицията.
- Промени в кръвоснабдяването на мозъка поради оток.
- Нарушения в циркулацията на гръбначно-мозъчната течност (гръбначно-мозъчна течност) поради компресия на вентрикулите.
- Образува се подмяна на нервните клетки чрез съединителна тъкан поради липса на регенерация, сраствания и белези.
- Патологичната реакция на защитната система на организма, в резултат на която имунната система започва да усеща нейната нервни клетки като непознати (autoneurosensitization).
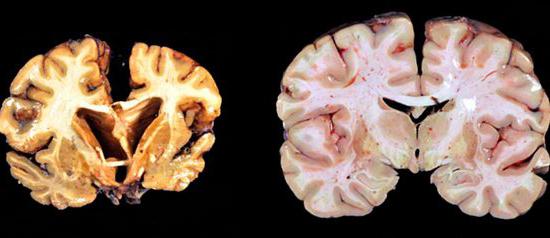
Клинична картина
Симптомите зависят главно от размера на източника на увреждане и локализацията. Ако посттравматичната енцефалопатия се съпътства от дифузни промени, проявите ще бъдат по-изразени. Като правило се отбелязват следните знаци:
- Невро-астеничен синдром, поради отслабването на нервната система.
- Принудително бързо придърпване на зениците (нистагм).
- Пулсираща, постоянна болка в главата поради нарушена циркулация на лимфата. Обикновените аналгетици не помагат.
- Замаяност, особено по време на физическо натоварване.
- Разстройство на съня Посттравматичната енцефалопатия е придружена от безсъние или интермитентно сън. В тази връзка, има нужда от дневен прием на хапчета за сън, което от своя страна влияе неблагоприятно на нервната система.
- Емоционална лабилност - нарушение на контрола върху поведението. Човек може да изпита неразумна агресия спрямо другите.
- Намаляване на интелектуалното ниво, увреждане на паметта. Тези симптоми са особено характерни за тези, които се занимават с умствена работа.
- Депресивни състояния. Като правило те се развиват в резултат на осъзнаването от лицето на неговата безсилие преди болестта.
- Епилептични припадъци. Те са причинени от увреждане на някои мозъчни области и образуването на огнища на болезнена активност.
Трябва да се отбележи, че горните симптоми възникват няколко месеца или години след инцидента. 
Диагностични мерки
Те се основават на много задълбочено събиране на анамнестични данни, които могат да показват наличието на TBI в миналото. Посттравматичната енцефалопатия се потвърждава от КТ или ЯМР. В хода на тези проучвания специалистът получава подробна информация за дифузни или фокални промени в мозъчната субстанция. В същото време се извършва диференцирана диагностика за изключване на други патологии на централната нервна система, които са придружени от подобни симптоми. Електроенцефалографията може да се използва като допълнително изследване. Тя ви позволява да идентифицирате локализацията на патологичния фокус на епилептичната активност. 
Посттравматична енцефалопатия: лечение
Терапевтичните мерки трябва да са насочени към невропротекция - осигуряване на защита на нервните клетки от различни негативни фактори. Лечението трябва също да допринесе за нормализиране на процесите на кръвообращението, възстановяване на метаболизма на мозъчните клетки и когнитивните функции. За тази цел се използва ноотропна терапия. Също толкова важно е симптоматичното лечение, особено при наличие на синдром на хидроцефалия. В този случай е необходимо да се използват специални средства за премахване на подпухналостта. Те включват по-специално такива лекарства като "диакарб", смес от глицерин. Назначава се, ако е необходимо (в случай на припадъци) антиепилептични лекарства. Курсовете на тази комплексна терапия трябва да се провеждат веднъж или два пъти годишно. Като правило сред невропротективните лекарства се използват лекарствата Gliatilin (Cerepro), Mexidol, Actovegin. Като част от ноотропната терапия се използват рацетами ("Piracetam", например), както и лекарства като Pantogam, Fenotropil и други. В допълнение към основните (традиционните) лекарствени ефекти, се прилага физиотерапевтична терапия, масаж. От особено значение в рехабилитационния период е начина на живот на пациента, съня, храненето. Необходимо е да се изключат всякакви стресови ситуации, които влияят неблагоприятно на състоянието на нервната система. Той трябва също да се откаже от лошите навици. 
Прогноза и последствия
Въпреки прилаганото лечение, мозъчната тъкан продължава да се срива под влияние на собствения си имунитет. В тази връзка, прогнозата за патология е много неблагоприятна. Използваните днес методи могат само да забавят развитието на патологичния процес, да облекчат симптомите на заболяването, да премахнат остри състояния, но не и да спрат напълно.