Инвазивни и неинвазивни методи за пренатална диагностика
Пренаталната диагностика е комплекс от методи и процедури, чието преминаване позволява да се идентифицира патологията на плода в утробата. Медицината е стигнала толкова далеч напред, че сега с висока степен на вероятност човек може да научи за генетичните разломи и аномалии в развитието на бъдещото дете много преди раждането му. Независимо от резултатите от инвазивни и неинвазивни методи на пренатална диагностика, решението за продължаване или прекратяване на бременността се взема само от родители. Освен това, благодарение на пренаталния скрининг, е възможно да се определи бащинството и пола на бебето с абсолютна сигурност.
Методите на пренатална диагностика на наследствени заболявания, включително генетични аномалии, са показани предимно на бременни жени, които са изложени на риск. Някои от хромозомните аномалии могат да бъдат открити в ранните стадии (между 13-22 седмици).
Ad
Синдром на Даун
Тази хромозомна болест се среща най-често средно при един от 800 новородени. Отличителна черта на хората, родени със синдрома на Даун, е наличието на 47 хромозоми - има 46 хромозоми в здрав човек, т.е. 23 двойки. Децата с това вродено заболяване изглеждат различно. В допълнение, специални бебета често са диагностицирани с страбизъм, проблеми със слуха, тежки неизправности на сърдечно-съдовата система, стомашно-чревния тракт и умствено изоставане.
Съществуващите методи за пренатална диагностика на човешки наследствени заболявания дават възможност за идентифициране на нарушения по определени параметри. По-специално, следните показатели показват висока вероятност за патология:
Ad
- увеличена зона на яката;
- липса на носната кост (обаче и в присъствието на, ако нейният размер е под нормалното).
 Косвен признак на синдрома на Даун може да бъде нарушение на вече формирани чревни участъци. Опитните специалисти ще забележат хромозомни патологични промени чрез резултатите от кръвен тест на бременна жена. Но за да се направи окончателна диагноза и да се вземе решение за бъдещата съдба на плода, е необходимо сключването на директни методи за пренатална диагностика.
Косвен признак на синдрома на Даун може да бъде нарушение на вече формирани чревни участъци. Опитните специалисти ще забележат хромозомни патологични промени чрез резултатите от кръвен тест на бременна жена. Но за да се направи окончателна диагноза и да се вземе решение за бъдещата съдба на плода, е необходимо сключването на директни методи за пренатална диагностика.
Синдроми Шерешевски-Търнър и X-тризомия
По-рядко срещани генетично заболяване възникващи при отсъствие или увреждане на една от X хромозомите. Същото е и обяснение защо синдромът на Шерешевски-Търнър се среща само при жени. Ако по време на бременност не са били прилагани методи на пренатална диагностика на наследствени заболявания, то след раждането на детето родителите веднага забелязват симптомите на заболяването. При такива деца се отбелязва забавяне на растежа и недостиг на тегло. Момичетата със синдром на Шерешевски-Търнър от връстници визуално ще се отличават с къса и удебелена врата, с ненормална форма на ушите и загуба на слуха. В юношеството пубертетът се забавя, млечните жлези не се развиват напълно, менструацията не се появява. Интелектуалното мислене, като правило, не страда, но възрастните жени с това генетично заболяване не могат да имат деца.
Синдромът на X-тризомия, както и предишната вродена патология, се среща само при жените. Психично изоставане сексуалната незрялост, стерилността са основните симптоми на заболяването. Причината за нарушението е наличието на три X хромозоми в генотипа.
Ad
хемофилия
Това заболяване е свързано с нарушено съсирване на кръвта, е наследствено. Болни са предимно мъже, но носителят на гена за хемофилия е майката, която предава болестта от баща си на синовете си. Инцестът (родството на родителите) увеличава риска от развитие на патология, поради което Х-хромозомата мутира в един от гените.
Синдром на Klinefelter
Тази патология се появява, когато в генотипа се появи допълнителна женска хромозома. Само мъжете са болни от това. При пациентите има забавяне на физическото и говорното развитие, тялото е непропорционално, гениталиите не узряват. При момчета със синдром на Klinefelter, женските жлези на гърдата се увеличават, отбелязва се лош растеж на косата. Генетичното заболяване често е придружено от епилепсия, шизофрения и диабет. В повечето случаи хората със синдром на Klinefelter имат умерена умствена изостаналост. В зряла възраст пациентите трудно установяват контакти с други хора, склонни са към алкохолизъм.
Други вътрематочни патологии
Невъзможно е да се надценява значението на методите за пренатална диагностика на наследствени заболявания.

В допълнение към тези хромозомни аномалии в утробата, други нарушения в развитието на плода могат да бъдат идентифицирани:
- Аномалии на образуването на мозъка и черепните кости. Най-честият пример е хидроцефалия, която се проявява срещу дисбаланс в производството и абсорбцията на гръбначно-мозъчната течност. Хипоксията, инфекциозните заболявания и майчиното тютюнопушене могат да провокират хидроцефалия на по-късните етапи.
- Сърдечни дефекти. Шансовете за успешно лечение на вътрематочна патология се увеличават, ако операцията се извършва в първите дни, а в тежки случаи - в първите часове след раждането.
- Липса или недостатъчно развитие на вътрешните органи. Аномалията може да бъде открита чрез индиректни методи на пренатална диагностика (ултразвуков скрининг) за период от 13-17 седмици. Най-често се установява липсата на втори бъбрек или наличието на трети орган. Патологията може да бъде придружена от забавяне на растежа и общо развитие на плода, недостиг на образуване на околоплодна течност, плацентарни промени.
- Неправилно оформени крайници.
Повече подробности за изследванията
Както вече беше отбелязано, методите за пренатална диагностика обикновено се разделят на инвазивни и неинвазивни (преки и непреки).
Ad
Първата група включва процедури, които не представляват опасност както за майката, така и за бъдещото й бебе. Неинвазивните методи на пренатална диагностика не предполагат хирургични процедури, които биха могли да причинят нараняване на плода. Такива изследвания са показани на всички бъдещи майки, независимо от възрастта, хроничните или наследствени заболявания в историята. Неинвазивните методи на пренатална диагностика обикновено са комплекс от две задължителни процедури - ултразвук и анализ на серума на бременна жена.
Колко пъти трябва бременна да се подложи на ултразвук
Ултразвуковият скрининг принадлежи към категорията на планираните и задължителни процедури. Отказът от това изследване е нецелесъобразен: процедурата е безвредна, не носи никакви неприятни усещания и най-важното - помага да се определи колко добре бебето се развива в утробата и дали има дори и най-малка вероятност за някакви отклонения.
Ad
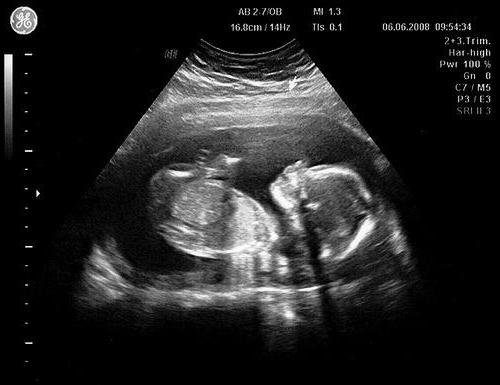 За целия период на бременността се препоръчва няколко пъти да се подложи на ултразвуково изследване:
За целия период на бременността се препоръчва няколко пъти да се подложи на ултразвуково изследване:
- През първия триместър, благодарение на скрининга, е възможно да се определи гестационния период възможно най-точно, за да се изключи ектопичното развитие. гестационно яйце и наличието на мехурчета, разберете за броя на ембрионите и се уверете, че са жизнеспособни. Първата ултразвукова диагностика се извършва в 6-7 седмици. Ако преди тази бременност жената е имала спонтанни аборти, установете дали има заплаха от спонтанно прекъсване.
- През второто тримесечие (приблизително 11-13 седмици) родителите могат да получат отговор на въпроса за областта на очакваното бебе. Разбира се, в тримесечен период на бременност е невъзможно да се каже с абсолютен дял от вероятността дали двойката ще има момче или момиче. По-точно, лекарят може да разкаже за пола на детето след около два месеца. Планираният ултразвук на втория триместър е задължителен, тъй като позволява своевременно откриване на възможни малформации на вътрешните органи и изключване на хромозомни патологии.
- Третият ултразвуков скрининг се провежда за период от 22-26 седмици. Проучването разкрива скоростта или вътрематочното забавяне на растежа, диагностицира нивото на околоплодната течност.
скрининг кръвен серум за хромозомни аномалии
Проучването се извършва въз основа на кръвни проби, взети от вена на бъдещата майка. По правило скринингът се провежда в периода от 16 до 19 седмици, в редки случаи е позволено да се направи анализ на по-късна дата. Анализът на серума на лекарите се нарича троен тест, тъй като предоставя информация за трите вещества, от които зависи всъщност благоприятният ход на бременността (алфа-фетопротеин, хорионгонадотропин и неконюгиран естриол).
Този метод на пренатална диагностика помага за установяване на фетални аномалии и хромозомни неуспехи с точност до 90%. Втората най-често срещана патология след синдрома на Даун е синдромите на Едуардс и Патау. Новородени с такива отклонения в девет от десет случая не живеят дори през първата година.
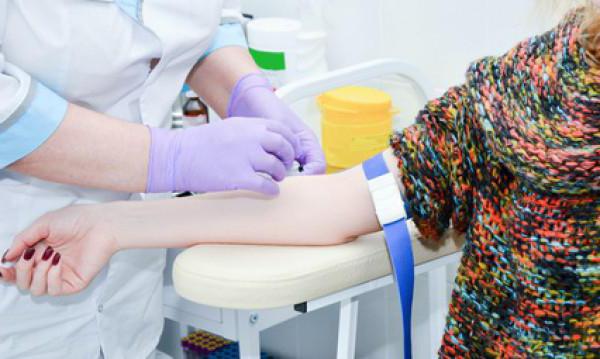
В ранните стадии е невъзможно да се открият вътрематочни аномалии, следователно не е възможно да се пренебрегне планираната диагностика. Според резултатите от ултразвука на 11-13 седмица, лекарят може да подозира отклонения и да насочи жената да се подложи на скринингов тест за кръвен серум.
Инвазивни методи за пренатална диагностика
На бременните жени се предписват изследователски процедури, включващи инструментално проникване в матката, ако планираните скрининг показват слаби резултати. По време на инвазивния преглед се взема биоматериал (проби от клетки и тъкани на плода, плацента, амниотична течност, фетални мембрани) с цел да се изследва подробно в лабораторията.
амниоцентеза
Относително безопасна процедура, тъй като рискът от аборт по време на неговото прилагане не надвишава 1%. Амниоцентезата е вземане на проби от амниотична течност за изследване на техния химичен състав чрез пункция. В заключение, експертите установяват степента на зрялост на плода, определят вероятността от хипоксия, наличието на Rh-фетус и жена. Най-често изследването се провежда на 15-16 седмици.
Биопсия на хорион
Оптималният период за този метод на пренатална диагностика е първият триместър. След 12 седмици, не се извършва хорионна биопсия. Същността на метода на пренаталната диагностика: използвайки катетър, вкаран в шийката на матката, специалистите събират хорионни тъканни проби. Манипулацията се извършва под местна анестезия. Полученият материал се изпраща към хромозомни изследвания, които могат да потвърдят или изключат факта на генетична аномалия. По време на биопсията вероятността от аборт е ниска - не повече от 1%.
Този тип инвазивна диагноза има странични ефекти. Най-често след процедурата жените се оплакват от болки в долната част на корема, необикалящо кървене. Неприятните чувства и дискомфорт не показват отклонение, не засягат развитието на бъдещото бебе и преминават след няколко дни.
Показание за биопсия на хорион може да бъде такова наследствено заболяване като кистозна фиброза. С тази патология се нарушава производството на протеин, отговорен за транспортирането на мазнини, в резултат на което пациентът се нарушава от храносмилателните процеси и се намалява имунитетът. Това заболяване не се лекува, но навременната диагноза позволява на детето да осигури всички необходими условия за борба с болестта.
Анализ на феталната тъкан
Не е лесно да се изброят методите за пренатална диагностика, които ще позволят да се разпознае вътрематочната патология във времето. Но все още има една процедура, която заема специално място сред инвазивните изследвания - биопсия на феталната тъкан. Провеждайте го, като правило, през втория триместър на бременността. Самият процес се извършва под контрола на няколко специалисти и предполага използването на ултразвуково оборудване. Целта на тази диагноза е да се съберат проби от фетална кожа. Резултатите от анализа ще позволят да се изключат или потвърдят наследствени заболявания на епидермиса.
За да се установи точната вероятност за развитие на кожни патологии, като албинизъм, ихтиоза или хиперкератоза, нито една ултразвукова кутия не може. Методите на пренатална диагностика, които предполагат проникване в утробата, отварят повече възможности за лекарите.
Една от индикациите за биопсия на тъканите на плода е съмнение за ихтиоза. Тази генетична аномалия е изключително рядка, характерна черта е деформацията на епителните тъкани и придобиването на вид, подобен на рибените люспи. Кожата става възбудена, набръчква, люспите, изсъхват, ноктите се деформират. Това заболяване е изключително опасно за плода - повечето случаи завършват с спонтанен аборт или раждане на мъртво дете. За съжаление, децата, родени с такъв порок, са обречени - само няколко от тях оцеляват до първия месец. Навреме, за да се идентифицира болестта, родителите ще могат да вземат решение за прекратяване на бременността поради липсата на жизнеспособност на плода.
cordocentesis
Говорейки накратко за методите на пренаталната диагностика, не е невъзможно да се каже за най-опасната процедура за майката и плода. Cordocentesis е сериозна инвазивна интервенция, чиято цел е да събира кръв от пъпна връв и по-нататъшни лабораторни изследвания. Най-добрият срок за процедурата се счита за втория триместър, най-вече - 22-25 седмици.
За да се прибегне до този инвазивен метод на пренатална диагностика, лекарите решават в случая, когато извършват други манипулации поради дългото време на бременността е неприемливо. Освен това проучването трябва да се извърши съгласно строги показания:
- възраст на бременната жена надвишава 35 години;
- незадоволителни биохимични кръвни изследвания;
- висока вероятност за резус конфликт;
- наследствена патология при един от родителите.
Кордоцентеза не се извършва, ако бъдещата майка има висок риск от спонтанен аборт или доброкачествен тумор на матката. Процедурата е неприемлива при рецидив на инфекциозни и хронични заболявания. 
Информативността на кордоцентезата позволява използването на този метод за откриване на хромозомни заболявания. В допълнение към генетичните аномалии, той се използва за диагностициране на дистрофията на Duchschen, кистозна фиброза, хемолитична болест на плода и няколко хиляди други заболявания.
Fetoscopy
Друг съвременен метод за пренатална диагностика, който включва въвеждането в матката на сондата за визуално изследване на плода. Проверката се извършва 18-19 седмици от бременността. Фетоскопия се използва в редки случаи и за най-строги медицински показания, тъй като рискът от спонтанен аборт поради проникването на устройството може да достигне 10%.
От друга инвазивна диагностика трябва да се отбележи биопсия на плацентата (вземане на проби от плацентата и лабораторните им тестове) и анализ на урината на плода.
Показания за инвазивни процедури
Както вече споменахме, не са необходими всички методи на пренатална диагностика. Не всяка бременна майка трябва да претърпи цялостен преглед с проникване в утробата. Всяко от инвазивните проучвания е свързано с риск за плода и поради това е поставен диагноза по медицински причини, които включват:
- Възрастна възраст на един или двама родители (майка над 35 години и баща на 45 години);
- заключения от непреки диагностични методи, показващи развитието на дефекти;
- раждане в семейството на дете с генетични заболявания;
- опасни инфекциозни заболявания (бременна варицела, рубеола, токсоплазмоза, херпес и др.), прехвърлени на бременна жена;
- носене на майчин хемофилен ген;
- отклонение от нормата на биохимичните параметри;
- получават голяма доза радиация от един или двамата родители преди бременността.
Наличието на наследствени генетични заболявания в рисковата група не означава, че плодът със сигурност ще се развива с увреждания. Ако например едно семейство вече има дете с хромозомна патология, вероятността второто бебе да се роди болен е незначителна. Но все още преобладаващ брой женени двойки искат да играят на сигурно място и да се уверят, че бъдещият наследник няма пороци.

Заключението за резултатите от пренаталния скрининг се характеризира с висока степен на надеждност и надеждност. Провежда се проучване, което да опровергае страховете на бъдещите родители за патологията или да ги подготви за раждането на специално бебе.
Препоръки за необходимостта от инвазивна диагностика и изследване трябва да бъдат предписани от лекар: акушер-гинеколог, специалист по генетика, неонатолог и педиатричен хирург. В този случай окончателното решение зависи от майката. Най-често се предлагат допълнителни тестове за родителите да преминат в зряла възраст. Но всяко правило има своите изключения: деца със синдром на Даун често се раждат от млади жени.